性感染症の一つ、「梅毒」が全国的に増えているという。
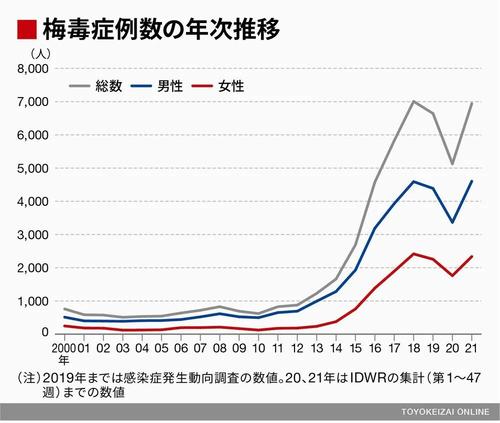
2021年12月、国立感染症研究所感染症疫学センターが公表した内容によると、2021年1月4日から11月28日の間に診断され、医師の届け出があった症例数は6940例で、昨年の同時期の約1.4倍だった。
男女とも増加傾向があり、2021年は1999年の感染症法施行以降、もっとも多かった。年代別でみると、男性は25歳~29歳(男性全体の14%)、女性は20歳~29歳(女性全体の34%)だった。
【梅毒が多い地域は…?】
症例が多かった5都府県は、東京都(2170例)、大阪府(738例)、愛知県(367例)、福岡県(301例)、神奈川県(290例)と大都市に集中しているが、人口10万人あたりの報告数を見ると、東京都、高知県、大阪府、岡山県、宮崎県となっている。
「実は、梅毒の症例数の増加は今に始まったことではなく、ずっと話題になっていました」
と話すのは、産婦人科医の北村邦夫さんだ。性と生殖に関わる健康課題を広く扱う一般社団法人日本家族計画協会の会長で、東京都医師会の感染症部会の委員でもある北村さんは、ずっとこの問題について講演などを行っている。
「梅毒の症例数が増え始めたのは2014~2015年ころで、その後、症例数は増加の一途をたどりました。それが2019年頃から減少に転じたため、このまま減っていくのかと思っていたのですが、2021年にグンと増えてしまった」
近年、梅毒が増えた背景として、SNSなどの利用により気軽に性行為が行われるようになったことや、性行為の多様化が進んだことなどが挙げられているが、意外なことに、梅毒以外の性感染症(淋病=りんびょう=や性器クラミジア感染症、エイズなど)は増えていない。
「それよりもむしろ、こうしてメディアに”梅毒が増えた”という情報が流れ、注目されるようになったことで、感染に不安を覚えた男女が積極的に医療機関を受診するようになったり、医師が関心を示すようになったりして、梅毒診断の機会が増えたのではないかと推測しています」(北村さん)
梅毒は、保健所への届け出が義務づけられている「感染症法(感染症の予防及び感染症の患者に対する医療に関する法律)」の「五類感染症」に該当する。風疹や麻疹(はしか)などと同じ扱いだ。そのため、医師は症状から梅毒が疑われ、かつPCR検査などで陽性になった患者を診た場合、7日以内に保健所に届け出なければならないことになっている。
見方を変えると、感染していても検査を受けていないケースや、保健所への届け出の義務を怠っているケースも考えられる。北村さんは「届け出がある数は氷山の一角。水面下に梅毒にかかっている人が相当数いると考えられる」と危惧する。
【梅毒の症状とは】
そもそも梅毒とはどのような感染症で、どんな症状が出るのだろうか。
梅毒は、梅毒トレポネーマという直径0.1~0.2マイクロメートル、長さ6~20マイクロメートルの病原菌に感染することで発症する病気だ。病名は、症状の赤い発疹が楊梅(ヤマモモ)の果実に似ていることに由来する。
症状は感染してからの時期によって、大きく第1期、第2期、第3期、第4期に分類される。
第1期梅毒は感染後3週間前後で現れる病態で、感染した場所(性器やくちびるなど)に硬いしこりのようなもの(硬結)ができたり、ただれたりする。
粘膜の感染が主だが、皮膚の傷口などからも菌が入り込むこともあるため、背中や乳房に感染して、硬結ができることもある。痛みなどはなく、放っておくと消えてなくなるため、この段階で梅毒の感染に気づく人はほとんどいないそうだ。
第2期梅毒の症状は、感染した3カ月前後に現れる。体内に侵入した病原菌が血液を介して全身に広がり、バラ疹というバラの花のような湿疹が全身に生じるようになる。また、髪が抜けたり、皮膚の紅斑(皮膚が赤くなった状態)や口腔咽頭粘膜斑ができたりする。倦怠(けんたい)感や発熱などの症状が出ることもある。多くはここで異常に気づき、医療機関を受診して、梅毒に感染していることがわかるという。
「日本ではだいたいこの第2期の段階で治療が行われるため、第3期梅毒、第4期梅毒まで進行した患者さんを診ることはほとんどありません。ですが、この段階になると大動脈に炎症が起こったり、神経梅毒といって神経がマヒしたり、肉芽腫(毛細血管が異常な増殖をすることで皮膚が盛り上がった状態)が起こったりして、場合によっては死に至ることもあります」(北村さん)
このほか、妊婦が梅毒に感染していると流産や死産、新生児死亡、奇形などの問題が起こることがある。したがって、妊婦健診では梅毒の検査も行って、感染が確認されたら後述するペニシリンGの筋注で治療を行うこととなっている。
いずれにせよ、このように梅毒の病原菌は症状が出たり、消えたりを繰り返しながら全身に広がっていく。症状がなくなったからといって菌がいなくなったわけではなく、性行為を介して人に移す可能性が高い。また感染症のなかには一度感染すると抗体ができて、次回から感染しにくくなるタイプもある。梅毒も感染によって抗体ができるものの、再感染を防ぐことはできないようだ。
「大事なのは、性行為をする際は必ずコンドームを使うこと。これは梅毒だけでなく、ほかの性感染症の予防にもなります。梅毒の場合は、性行為の多様化が背景にあるので、コンドームだけで100%の予防はできませんが、それでも予防に役立ちます」(北村さん)
【1回の筋肉注射という治療法も】
北村さんはこう訴える。
「今は昔と違って、梅毒にかかって亡くなることはほとんどありません。しかし、感染していたら性行為によって大切なパートナーに病気をうつしてしまう。できれば、新しいパートナーができたとき、パートナー以外の人と性行為をしてしまったとき、こういうときは一度、検査を受けてほしい。検査はどこの医療機関でも受けられますし、保健所でも無料で受けることができます」
万が一、梅毒にかかっていることがわかっても、今は薬で完治することができる。しかも2021年9月には、治療薬ペニシリンG「持続性ペニシリン製剤(商品名ステルイズ)」の筋肉注射が、日本でも承認された。ペニシリンGはアメリカCDC(疾病予防管理センター)で推奨されている世界標準の治療法だ。
これまで日本で行われていた治療は、アモキシシリン(サワシリンなど)という薬を1日3回、2~4週間(病期によっては、それ以上)服用する方法が一般的だった。それが、たった1回の筋肉注射(病期によっては3回)で済むようになる。
日本家族計画協会に併設されているクリニックには、梅毒の治療を受けている女性がときどき受診してくるが、残念ながら、患者のなかには毎日1日3回薬を飲み続けることができず、治療を途中で挫折してしまった人もいるという。「これが、たった1回の筋注で、数日後に陰性が確認されれば治療は終了。これは朗報です」と、北村さんは喜ぶ。
「ペニシリンは梅毒の特効薬ともいえる薬ですが、一方で、アレルギー・アナフィラキシーショック(アレルギー物質が体内に入った後、数分後から十数分以内に起こる過敏反応)が一定の頻度で起こっていることがわかっていて、過去には死亡例も報告されています。ただ、現在は問診や皮内反応テストの実施などで、リスクの低い人への投与が行われているので、安心して治療を受けてもらっていいと思います」(北村さん)
【コロナ禍の中での梅毒の増加で気になること】
最後に、梅毒の増加という結果を見て北村さんが気にかけているのは、20代の女性の感染割合が高いということだ。繰り返しになるが、国立感染症研究所の結果をみると女性の症例数全体の34%が20代だ。実際、クリニックにも不特定多数と性行為を行っていた結果、感染したと思われる女性が何人か受診している。
2020年10月に北村さんは厚生労働省の研究班として、コロナ渦の自粛で日本人の生活がどう変わったかを調査した。対象者は20歳から69歳の日本人男女約1万人。緊急事態宣言前後(2020年3月下旬~5月下旬)の状況について訪ねた。
その結果、男女とも「パートナーの存在(がある)」と答えた人ほど、コロナ渦でも生活が充実していることがわかった。同会では「自粛下であっても孤立していなかったことが、充実につながったのではないか」と分析している。
北村さんは、治療を受けに来る彼女たちに他者と性行為でつながることをやめるよう説得することはしない。それによって、彼女たちとの信頼が失われ、“つながりが途切れてしまうこと”のほうが心配だと考えるからだ。
「貧困やさみしさから他者とのつながりを求めた結果、そうした形で人とつながる人たちもいる。もし、梅毒が増えている理由の一因がこうした若い女性たちであるとしたら、彼女たちを責めるのではなく、必要なつながりを持てる社会に変えなければならないと思うのです」
【鈴木 理香子 : フリーライター】